HPV και Καρκίνος Τραχήλου: Η Σύνδεση που Κάθε Γυναίκα Πρέπει να Γνωρίζει
1. Εισαγωγή: Τα Στατιστικά που Πρέπει να Γνωρίζετε
Ο καρκίνος του τραχήλου της μήτρας είναι μία από τις πιο κοινές γυναικολογικές κακοήθειες παγκοσμίως, και — το σημαντικότερο — μία από τις πιο αποτρέψιμες. Σε αντίθεση με πολλές άλλες μορφές καρκίνου, γνωρίζουμε την κύρια αιτία του, μπορούμε να τον εντοπίσουμε σε πολύ πρώιμα στάδια και διαθέτουμε τα εργαλεία τόσο για την πρόληψη όσο και για τη θεραπεία του.
Σύμφωνα με τα πιο πρόσφατα παγκόσμια δεδομένα, το 2022 διαγνώστηκαν περίπου 660.000 νέες περιπτώσεις καρκίνου τραχήλου παγκοσμίως, με αποτέλεσμα περίπου 350.000 θανάτους — καθιστώντας τον τον 4ο συχνότερο καρκίνο στις γυναίκες παγκοσμίως. Ο Παγκόσμιος Οργανισμός Υγείας (ΠΟΥ) εκτιμά ότι περισσότερο από το 90% αυτών των θανάτων θα μπορούσε να είχε αποτραπεί.
Στην Ελλάδα, η κατάσταση αντικατοπτρίζει αυτή των χωρών υψηλού εισοδήματος: κάθε χρόνο καταγράφονται περίπου 697 νέες περιπτώσεις καρκίνου τραχήλου και 282 γυναίκες χάνουν τη ζωή τους από τη νόσο. Η ηλικιοποιημένη επίπτωση ανέρχεται σε 8,1 περιστατικά ανά 100.000 γυναίκες ετησίως. Ο καρκίνος τραχήλου κατατάσσεται ως ο 3ος συχνότερος καρκίνος μεταξύ των γυναικών 15–44 ετών στη χώρα μας.
Πιο ανησυχητικά στοιχεία: το 2022, 443 θάνατοι στην Ελλάδα αποδόθηκαν συνολικά σε καρκίνους που σχετίζονται με τον HPV, με τον καρκίνο τραχήλου να ευθύνεται για το 60,5% της θνησιμότητας αυτής. Παρόλο που η Ελλάδα βρίσκεται κοντά στους στόχους εξάλειψης, τα ποσοστά εμβολιασμού παραμένουν χαμηλά — μόλις το 52% των κοριτσιών ολοκληρώνει τον εμβολιασμό HPV μέχρι τα 15 τους χρόνια, ενώ ο στόχος του ΠΟΥ είναι 90% έως το 2030.
Το καλό νέο είναι ότι η νόσος εξελίσσεται αργά — μπορεί να χρειαστούν 10–20 χρόνια από τη μόλυνση με τον HPV έως τον εμφανή καρκίνο. Αυτό σημαίνει ότι υπάρχει αρκετός χρόνος για εντοπισμό και θεραπεία, εφόσον πραγματοποιούνται τακτικοί γυναικολογικοί έλεγχοι. Στο άρθρο αυτό, θα εξηγήσουμε αναλυτικά τη σύνδεση HPV–καρκίνου τραχήλου, τα στάδια εξέλιξης, τις εξετάσεις που χρειάζεστε και τι μπορείτε να κάνετε για να προστατεύσετε την υγεία σας.
2. HPV Υψηλού Κινδύνου vs Κονδυλώματα: Βασικές Διαφορές
Ο HPV (Human Papillomavirus / Ιός Ανθρωπίνων Θηλωμάτων) δεν είναι ένας ιός, αλλά μια οικογένεια πάνω από 200 στελεχών. Τα στελέχη αυτά διακρίνονται σε δύο κύριες κατηγορίες με βάση τον κίνδυνο που ενέχουν για την ανάπτυξη καρκίνου.
HPV Χαμηλού Κινδύνου (Low-Risk HPV)
Τα στελέχη HPV 6 και HPV 11 είναι τα πλέον γνωστά στελέχη χαμηλού κινδύνου. Προκαλούν κονδυλώματα (γεννητικά ή ανωγεώδη — οξυτενή κονδυλώματα), δηλαδή μικρές, σαρκώδεις αναπτύξεις στα γεννητικά όργανα, τον πρωκτό ή το στόμα. Τα κονδυλώματα είναι ανησυχητικά αισθητικά και ορισμένες φορές ενοχλητικά, αλλά δεν εξελίσσονται σε καρκίνο. Εκδηλώνονται συνήθως εντός 3 εβδομάδων έως 8 μηνών από τη μόλυνση.
HPV Υψηλού Κινδύνου (High-Risk HPV)
Υπάρχουν 12–14 στελέχη HPV που κατατάσσονται ως υψηλού κινδύνου. Τα δύο σημαντικότερα είναι:
- HPV 16: Υπεύθυνο για περίπου το 50–60% των καρκίνων τραχήλου. Συνδέεται επίσης έντονα με τους καρκίνους του στοματοφάρυγγα.
- HPV 18: Υπεύθυνο για άλλο 10–15% των καρκίνων τραχήλου.
Μαζί, τα HPV 16 και 18 ευθύνονται για περίπου το 70–76% όλων των καρκίνων τραχήλου. Άλλα υψηλού κινδύνου στελέχη περιλαμβάνουν τα HPV 31, 33, 45, 52 και 58.
Κρίσιμη διαφορά: Τα υψηλού κινδύνου στελέχη HPV συνήθως δεν προκαλούν κονδυλώματα. Μολύνουν τον τράχηλο χωρίς να προκαλούν εμφανή συμπτώματα. Αυτό σημαίνει ότι μια γυναίκα μπορεί να φέρει HPV υψηλού κινδύνου για χρόνια εντελώς ανύποπτα, χωρίς κανένα σύμπτωμα ή ορατή αλλοίωση — γι’ αυτό και ο τακτικός γυναικολογικός έλεγχος είναι αδήριτη ανάγκη.
| Χαρακτηριστικό | HPV Χαμηλού Κινδύνου (6, 11) | HPV Υψηλού Κινδύνου (16, 18, κ.ά.) |
|---|---|---|
| Εμφανή συμπτώματα | Κονδυλώματα (ορατά) | Συνήθως κανένα |
| Κίνδυνος καρκίνου | Ελάχιστος | Υψηλός (σε χρόνια μόλυνση) |
| Εντοπισμός | Κλινική εξέταση | HPV DNA Test, τεστ Παπ |
| Εμβολιακή κάλυψη | Εμβόλιο 9-δύναμο (Gardasil 9) | Εμβόλιο 9-δύναμο (Gardasil 9) |
| Αυτόματη εξάλειψη | Συχνά (εντός 1–2 ετών) | Συχνά, αλλά η χρόνια μόλυνση είναι ο κίνδυνος |
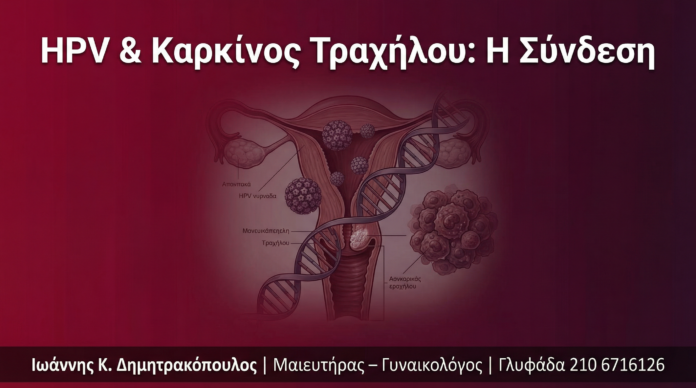
3. Πώς ο HPV Οδηγεί σε Καρκίνο: Ο Μοριακός Μηχανισμός με Απλά Λόγια
Η μετάβαση από μια απλή ιική μόλυνση σε εμφανή καρκίνο είναι μια διαδικασία πολλών σταδίων που απαιτεί χρόνια. Για να την κατανοήσουμε, ας ακολουθήσουμε το «ταξίδι» του ιού μέσα στον οργανισμό:
Βήμα 1: Μόλυνση του επιθηλίου
Ο HPV μεταδίδεται μέσω στενής δερματο-δερματικής ή σεξουαλικής επαφής. Ο ιός εισχωρεί μέσω μικροτραυματισμών στα επιθηλιακά κύτταρα του τραχήλου, ιδίως στη ζώνη μετασχηματισμού (transformation zone) — τη διεπαφή μεταξύ του πλακώδους και του κυλινδρικού επιθηλίου, σημείο ιδιαίτερα ευάλωτο.
Βήμα 2: Ενσωμάτωση του ιικού DNA (στα υψηλού κινδύνου στελέχη)
Σε αντίθεση με τα χαμηλού κινδύνου στελέχη, τα υψηλού κινδύνου HPV (16, 18, κ.ά.) μπορούν να ενσωματώσουν το DNA τους στο γένωμα του ανθρώπινου κυττάρου. Αυτό είναι το κλειδί για την καρκινογένεση.
Βήμα 3: Δράση των ογκοπρωτεϊνών E6 και E7
Μετά την ενσωμάτωση, ο ιός «παράγει» δύο ισχυρές ογκοπρωτεΐνες, τις E6 και E7, που δρουν σαν «σαμποτέρ» των φυσικών προστατευτικών μηχανισμών του κυττάρου:
- Ε6 πρωτεΐνη → καταστρέφει την p53: Η p53 είναι η κύρια «αστυνόμος» του κυττάρου — σταματά τον κυτταρικό κύκλο όταν εντοπίζει βλάβη στο DNA και επάγει την απόπτωση (φυσιολογικός θάνατος κυττάρου). Η E6 «αρπάζει» την p53 και την οδηγεί σε αποδόμηση. Αποτέλεσμα: τα κύτταρα με βλαμμένο DNA επιβιώνουν και πολλαπλασιάζονται.
- Ε7 πρωτεΐνη → απενεργοποιεί την pRb: Η πρωτεΐνη pRb (ρετινοβλάστωμα) ελέγχει κανονικά την είσοδο του κυττάρου στον κύκλο διαίρεσης. Η E7 δεσμεύεται και αδρανοποιεί την pRb, επιτρέποντας στο κύτταρο να πολλαπλασιάζεται ανεξέλεγκτα.
Βήμα 4: Συσσώρευση μεταλλάξεων → Καρκίνος
Με απενεργοποιημένους τους μηχανισμούς ελέγχου, τα κύτταρα του τραχήλου αρχίζουν να συσσωρεύουν γενετικές μεταλλάξεις. Σταδιακά, από ήπιες κυτταρικές αλλοιώσεις (CIN 1) εξελίσσονται σε σοβαρές (CIN 2, CIN 3) και τελικά σε εμφανή καρκίνο. Η χρόνια επιμονή της HPV μόλυνσης (για >1–2 χρόνια) είναι η κρίσιμη παράμετρος — η πλειονότητα των HPV λοιμώξεων εξαλείφεται αυτόματα από το ανοσοποιητικό σύστημα εντός 1–2 ετών.
4. Στάδια Εξέλιξης: από HPV → CIN → Καρκίνος
Η εξέλιξη από τη μόλυνση με τον HPV στον εμφανή καρκίνο δεν γίνεται σε μία νύχτα. Περνά από ενδιάμεσα στάδια — τις Τραχηλικές Ενδοεπιθηλιακές Νεοπλασίες (CIN) — που μπορούν να εντοπιστούν και να θεραπευτούν εγκαίρως.
| Στάδιο | Περιγραφή | Βαθμός αλλοίωσης | Αυτόματη υποχώρηση | Κίνδυνος εξέλιξης |
|---|---|---|---|---|
| Μόλυνση HPV | Ο ιός μολύνει τα κύτταρα του τραχήλου. Δεν υπάρχουν ακόμα αλλοιώσεις. | Κανένας | ~80–90% εντός 2 ετών | Χαμηλός αν εξαλειφθεί |
| CIN 1 (LSIL) | Ήπιες κυτταρικές αλλοιώσεις στο 1/3 κατώτερο στρώμα του επιθηλίου. Συχνά αντιπροσωπεύει ενεργό HPV μόλυνση. | Ήπιος | 60–70% εντός 2 ετών | <2% σε καρκίνο |
| CIN 2 (HSIL) | Μέτριες αλλοιώσεις που καλύπτουν τα 2/3 κατώτερα στρώματα. Ενδιάμεση κατηγορία — απαιτεί παρακολούθηση ή θεραπεία. | Μέτριος | 40–50% | 5–10% σε καρκίνο αν αφεθεί |
| CIN 3 (Σοβαρή Δυσπλασία / Carcinoma in situ) | Σοβαρές αλλοιώσεις που αφορούν ολόκληρο το πάχος του επιθηλίου. Δεν έχει ακόμα εισβάλει στους γύρω ιστούς. | Σοβαρός | 30–35% | 12–30% σε καρκίνο αν αφεθεί |
| Εισβλητικός Καρκίνος | Τα καρκινικά κύτταρα έχουν διαπεράσει τη βασική μεμβράνη και έχουν εισβάλει στον υποκείμενο ιστό. Πιθανή διασπορά στους λεμφαδένες ή απομακρυσμένα όργανα. | Κακοήθης | — | Απαιτεί άμεση ογκολογική θεραπεία |
5. Χρόνος Εξέλιξης: Πότε Αναπτύσσεται ο Καρκίνος;
Μία από τις σημαντικότερες ιδιότητες του καρκίνου τραχήλου είναι ο αργός ρυθμός εξέλιξής του — γεγονός που αφήνει επαρκές χρονικό παράθυρο για αποτελεσματική παρέμβαση.
- HPV μόλυνση → Αυτόματη εξάλειψη: Το 80–90% των γυναικών εξαλείφει αυτόματα τον ιό εντός 12–24 μηνών χάρη στο ανοσοποιητικό σύστημα. Η μόλυνση δεν καταλήγει πάντα σε αλλοιώσεις.
- HPV μόλυνση → CIN 2/3: Σε γυναίκες με επίμονη μόλυνση, οι υψηλού βαθμού αλλοιώσεις αναπτύσσονται τυπικά εντός 3–10 ετών από τη μόλυνση.
- CIN 2/3 → Εισβλητικός καρκίνος: Η διάμεση χρονική διάρκεια από CIN 2/3 σε εμφανή καρκίνο εκτιμάται σε 23,5 χρόνια (95% CI: 20,8–26,6 έτη). Εντός 10 ετών, μόνο το 1,6% των CIN 2/3 αλλοιώσεων εξελίσσεται σε καρκίνο χωρίς θεραπεία.
- Συνολικός χρόνος HPV → Καρκίνος: Σε γενικές γραμμές, η εξέλιξη από μόλυνση σε εμφανή καρκίνο απαιτεί 10–20 χρόνια — σπανιότερα λιγότερο, σε γυναίκες με εξασθενημένο ανοσοποιητικό.
Τι σημαίνει αυτό στην πράξη; Κάθε τακτικός γυναικολογικός έλεγχος είναι μια ευκαιρία να «πιαστεί» η νόσος σε ένα στάδιο CIN, όπου είναι απολύτως θεραπεύσιμη με ελάχιστα επεμβατικές μεθόδους. Η παράλειψη εξετάσεων για πολλά χρόνια είναι ο κυριότερος παράγοντας κινδύνου για εμφανή καρκίνο.
6. Συμπτώματα: Προκαρκινικές Αλλοιώσεις vs Καρκίνος
Ένας από τους σοβαρότερους παράγοντες που καθιστούν τον καρκίνο τραχήλου επικίνδυνο είναι ότι τα πρώιμα στάδιά του είναι ασυμπτωματικά. Αυτό σημαίνει ότι μια γυναίκα με CIN 2 ή CIN 3 μπορεί να αισθάνεται απολύτως καλά — και να ανακαλύψει την αλλοίωση μόνο μέσω τακτικού ελέγχου.
| Στάδιο | Συμπτώματα | Πότε να ανησυχήσετε |
|---|---|---|
| HPV Μόλυνση | Κανένα (ασυμπτωματική) | Μόνο αν εντοπιστεί σε έλεγχο |
| CIN 1, 2, 3 | Συνήθως κανένα. Σπάνια ελαφρά κολπική αιμόρροια ή έκκριση. | Ανακαλύπτεται μόνο μέσω εξετάσεων |
| Πρώιμος Καρκίνος (Στάδιο Ι–ΙΙ) |
|
Αμέσως — επισκεφθείτε γυναικολόγο |
| Προχωρημένος Καρκίνος (Στάδιο ΙΙΙ–ΙV) |
|
Επείγον — απαιτείται άμεση αξιολόγηση |
Σημαντική παρατήρηση: Κάθε αιμόρροια μετά από σεξουαλική επαφή (postcoital bleeding) σε γυναίκα οποιασδήποτε ηλικίας πρέπει να αξιολογείται από γυναικολόγο, ακόμα και αν αφορά μόνο μια φορά. Δεν πρέπει ποτέ να αποδίδεται αυτόματα σε ευθραυστότητα του τραχήλου χωρίς εξέταση.
7. Διαγνωστικές Εξετάσεις: Αναλυτικός Οδηγός
7.1 Τεστ Παπανικολάου (Pap Test / Thin Prep)
Το τεστ Παπανικολάου είναι η πιο γνωστή εξέταση πρόληψης για τον καρκίνο τραχήλου, που εφαρμόζεται εδώ και δεκαετίες. Ο γυναικολόγος λαμβάνει κύτταρα από τη ζώνη μετασχηματισμού του τραχήλου με ειδική βούρτσα ή σπάτουλα. Τα κύτταρα αυτά εξετάζονται στο εργαστήριο υπό μικροσκόπιο για ύπαρξη αλλοιώσεων.
Το Thin Prep (υγρή κυτταρολογία) είναι η σύγχρονη μορφή: τα κύτταρα τοποθετούνται σε υγρό διατηρητικό μέσο, επιτρέποντας καλύτερη ανάλυση και ταυτόχρονη δοκιμασία HPV από το ίδιο δείγμα (συνδυαστικός έλεγχος / co-test).
7.2 HPV DNA Test
Το HPV DNA Test ανιχνεύει απευθείας το γενετικό υλικό (DNA) των υψηλού κινδύνου στελεχών HPV στα κύτταρα του τραχήλου. Είναι πιο ευαίσθητο από το τεστ Παπ — ανιχνεύει 95% των πραγματικών λοιμώξεων. Σήμερα αποτελεί εξέταση πρώτης γραμμής προσυμπτωματικού ελέγχου σε πολλές χώρες, ενώ στην Ελλάδα συνιστάται κυρίως από τα 30 ετών και άνω σε συνδυασμό με το τεστ Παπ (co-test).
7.3 Κολποσκόπηση
Η κολποσκόπηση είναι η εξέταση επόμενου βήματος όταν το τεστ Παπ ή το HPV test δείξουν ανωμαλία. Ο γυναικολόγος χρησιμοποιεί ειδικό μεγεθυντικό όργανο (κολποσκόπιο) για να εξετάσει τον τράχηλο υπό μεγέθυνση, αφού εφαρμόσει αραιό διάλυμα οξικού οξέος ή ιωδίου (για να αναδείξει τις αλλοιώσεις). Δεν είναι επώδυνη — διαρκεί 10–15 λεπτά και γίνεται στο ιατρείο.
7.4 Βιοψία
Αν η κολποσκόπηση αναδείξει ύποπτες περιοχές, λαμβάνεται βιοψία — ένα πολύ μικρό τμήμα ιστού από τον τράχηλο — για ιστολογική εξέταση. Η ιστολογία δίνει την οριστική διάγνωση (CIN 1/2/3 ή καρκίνος) και καθορίζει τη θεραπεία.
| Εξέταση | Πότε γίνεται | Συχνότητα | Ηλικία Έναρξης |
|---|---|---|---|
| Τεστ Παπ / Thin Prep | Τακτικός προληπτικός έλεγχος | Κάθε 3 χρόνια (μόνο) ή κάθε χρόνο (με κλινική εξέταση) | 21 ετών (ή 3 χρόνια μετά την έναρξη σεξουαλικής ζωής) |
| HPV DNA Test | Συνδυαστικός έλεγχος ή πρωτογενής ανίχνευση | Κάθε 5 χρόνια (co-test) ή κάθε 3–5 χρόνια (μόνο HPV) | 30 ετών (συνιστάται) |
| Κολποσκόπηση | Μετά από ανωμαλία στο τεστ Παπ/HPV | Ανάλογα με αποτέλεσμα — όχι ρουτίνα | Οποιαδήποτε ηλικία (κατ’ ένδειξη) |
| Βιοψία Τραχήλου | Κατά την κολποσκόπηση εφόσον χρειαστεί | Κατ’ ένδειξη | Οποιαδήποτε ηλικία (κατ’ ένδειξη) |
8. Βήμα-Βήμα: Τακτικός Γυναικολογικός Έλεγχος — Πότε και Πώς
Ο γυναικολογικός έλεγχος δεν είναι μόνο το τεστ Παπ. Αποτελεί μια ολοκληρωμένη διαδικασία που καλύπτει πολλαπλές παραμέτρους της γυναικολογικής υγείας.
- Πότε να ξεκινήσετε; Η πρώτη επίσκεψη στον γυναικολόγο συνιστάται στα 21 έτη ή εντός 3 ετών από την πρώτη σεξουαλική επαφή. Ακόμα και αν δεν έχετε σεξουαλική δραστηριότητα, ο ετήσιος έλεγχος από τα 18–21 χρόνια είναι χρήσιμος για τη συνολική γυναικολογική υγεία.
- Πόσο συχνά; Ακολουθείτε το πρόγραμμα που σας ορίσει ο γυναικολόγος σας — ανάλογα με την ηλικία, το ιστορικό σας και τα αποτελέσματα εξετάσεων. Ως γενική αρχή:
- 21–29 ετών: Τεστ Παπ κάθε 3 χρόνια
- 30–65 ετών: Co-test (Παπ + HPV) κάθε 5 χρόνια ή τεστ Παπ κάθε 3 χρόνια
- >65 ετών: Μπορεί να διακοπεί ο έλεγχος εφόσον 3 διαδοχικά αρνητικά αποτελέσματα και χωρίς ιστορικό CIN 2/3+
- Πώς να προετοιμαστείτε;
- Αποφύγετε σεξουαλική επαφή 24–48 ώρες πριν
- Μη χρησιμοποιήσετε κολπικές κρέμες ή ταμπόν 24–48 ώρες πριν
- Μην πραγματοποιείτε το τεστ κατά τη διάρκεια της έμμηνου ρύσης (αν είναι δυνατόν)
- Ενημερώστε τον γιατρό για τυχόν εγκυμοσύνη, εμβολιασμό HPV ή προηγούμενες αλλοιώσεις
- Τι περιλαμβάνει η επίσκεψη;
- Λήψη ιστορικού (έμμηνος ρύση, σεξουαλική ζωή, προηγούμενες εξετάσεις, συμπτώματα)
- Κλινική εξέταση μαστών και κοιλίας
- Γυναικολογική εξέταση (εξωτερικά γεννητικά, κόλπος, τράχηλος, μήτρα, ωοθήκες)
- Λήψη δείγματος για τεστ Παπ / HPV test
- Υπερηχογράφημα μήτρας-ωοθηκών (ανάλογα με ηλικία και ένδειξη)
- Τι γίνεται μετά το αποτέλεσμα;
- Αρνητικό: Ο επόμενος έλεγχος ανά 1–3–5 χρόνια ανάλογα με ηλικία
- ASCUS (Άτυπα Πλακώδη Κύτταρα Αδιευκρίνιστης Σημασίας): Επανάληψη ή HPV test
- LSIL/HSIL ή θετικό HPV: Κολποσκόπηση
- Βιοψία → CIN 2/3: Θεραπεία (βλ. Ενότητα 9)
9. Θεραπεία Προκαρκινικών Αλλοιώσεων
Η θεραπεία των προκαρκινικών αλλοιώσεων (CIN) είναι εξαιρετικά αποτελεσματική — ποσοστά ίασης 90–98% με τις σύγχρονες μεθόδους. Η επιλογή μεθόδου εξαρτάται από τον βαθμό της αλλοίωσης, το μέγεθος και τη θέση της, καθώς και από παράγοντες όπως η ηλικία και η επιθυμία αναπαραγωγής.
Παρακολούθηση (για CIN 1)
Η πλειονότητα των CIN 1 αλλοιώσεων υποχωρεί αυτόματα εντός 1–2 ετών. Συνήθως ο γυναικολόγος προτείνει παρακολούθηση με επαναληπτικά τεστ Παπ ή HPV test κάθε 6–12 μήνες, αντί άμεσης θεραπείας. Αν η αλλοίωση επιμένει ή επιδεινωθεί, τότε γίνεται θεραπεία.
LLETZ / LEEP (Εκτομή με Ηλεκτροχειρουργικό Βρόχο)
Η LLETZ (Large Loop Excision of the Transformation Zone) ή LEEP είναι η πιο συχνά χρησιμοποιούμενη μέθοδος για CIN 2 και CIN 3. Χρησιμοποιεί έναν λεπτό σύρμα-βρόχο που διαρρέεται από χαμηλής τάσης ηλεκτρικό ρεύμα για να αφαιρεί με ακρίβεια την αλλοιωμένη περιοχή. Γίνεται συνήθως σε τοπική αναισθησία, στο ιατρείο, σε περίπου 15–20 λεπτά. Το αφαιρούμενο τμήμα στέλνεται για ιστολογική εξέταση. Ποσοστά ίασης 91–98%.
Κωνοειδής Εκτομή (Cone Biopsy / Cold Knife Conization)
Αφαιρείται ένα κωνοειδές τμήμα του τραχήλου χρησιμοποιώντας νυστέρι ή λέιζερ. Ενδείκνυται για μεγαλύτερες αλλοιώσεις, CIN 3 που εκτείνεται στο κανάλι του τραχήλου, ή όταν τα όρια της LLETZ δεν είναι καθαρά. Γίνεται υπό γενική αναισθησία. Ποσοστά ίασης 90–94%.
Κρυοθεραπεία
Χρησιμοποιεί ψύξη για καταστροφή των αλλοιωμένων κυττάρων. Εφαρμόζεται σε μικρές, καλά ορισμένες αλλοιώσεις CIN 1/2. Λιγότερο αποτελεσματική για CIN 3.
Θεραπεία με Λέιζερ
Χρησιμοποιεί CO₂ λέιζερ για εξάτμιση (αφαίρεση) ή εκτομή της αλλοιωμένης περιοχής. Μεγαλύτερη ακρίβεια, μικρότερη απώλεια ιστού — προτιμάται σε γυναίκες που θέλουν να κυοφορήσουν στο μέλλον.
Σημείωση για τη γονιμότητα: Οι σύγχρονες μέθοδοι εκτομής δεν επηρεάζουν σημαντικά τη γονιμότητα. Ωστόσο, επαναλαμβανόμενες εκτομές μεγάλου τμήματος τραχήλου ενδέχεται να αυξήσουν ελαφρά τον κίνδυνο πρόωρης γέννας. Ο γυναικολόγος σας θα σας ενημερώσει αναλυτικά.
10. Πρόληψη: Ο Ρόλος του Εμβολίου HPV
Ο εμβολιασμός κατά του HPV αποτελεί μια από τις σημαντικότερες ιατρικές επιτεύξεις της τελευταίας εικοσαετίας — για πρώτη φορά έχουμε στα χέρια μας ένα εμβόλιο που μπορεί να αποτρέψει καρκίνο.
Τα Διαθέσιμα Εμβόλια
Το Παγκόσμιο Αντιφάρμακο που έχει εγκριθεί στην Ελλάδα και χρησιμοποιείται ευρέως είναι το Gardasil 9 (9-δύναμο εμβόλιο). Καλύπτει 9 στελέχη HPV:
- Υψηλού κινδύνου (καρκίνος): HPV 16, 18, 31, 33, 45, 52, 58 → καλύπτει τα στελέχη που ευθύνονται για >90% των καρκίνων τραχήλου
- Χαμηλού κινδύνου (κονδυλώματα): HPV 6, 11
Σε Ποιους Συνιστάται ο Εμβολιασμός;
- Κορίτσια 9–14 ετών (βέλτιστη ηλικία): 2 δόσεις (0, 6 μήνες). Μεγαλύτερη ανοσολογική απόκριση, προτού εκτεθούν στον ιό.
- Κορίτσια/γυναίκες 15–26 ετών: 3 δόσεις (0, 2, 6 μήνες).
- Γυναίκες 27–45 ετών: Ο εμβολιασμός είναι εγκεκριμένος και μπορεί να ωφελήσει, ακόμα και αν η γυναίκα έχει ήδη εκτεθεί σε κάποια στελέχη HPV — καλύπτει τα υπόλοιπα. Η απόφαση γίνεται κατόπιν συζήτησης με τον γυναικολόγο.
- Αγόρια/άνδρες: Ο εμβολιασμός HPV συνιστάται και για τα αγόρια (11–26 ετών), καθώς ο HPV σχετίζεται και με καρκίνους στους άνδρες (πρωκτός, φάρυγγας, πέος).
Τι Δεν Κάνει το Εμβόλιο
Το εμβόλιο HPV δεν θεραπεύει υπάρχουσα HPV μόλυνση ή CIN αλλοίωση. Επίσης, δεν καλύπτει 100% όλα τα ογκογόνα στελέχη — γι’ αυτό ο τακτικός γυναικολογικός έλεγχος παραμένει απαραίτητος ακόμα και σε εμβολιασμένες γυναίκες.
Άλλα Μέτρα Πρόληψης
- Χρήση προφυλακτικού (μειώνει — αλλά δεν εξαλείφει — τον κίνδυνο μετάδοσης HPV)
- Αποφυγή καπνίσματος (οι καπνίστριες έχουν αυξημένο κίνδυνο εξέλιξης CIN)
- Διατήρηση ισχυρού ανοσοποιητικού (σωστή διατροφή, ύπνος, αποφυγή ανοσοκαταστολής)
- Περιορισμός των σεξουαλικών συντρόφων
- Τακτικός γυναικολογικός έλεγχος — αυτός παραμένει ο ακρογωνιαίος λίθος της πρόληψης
11. Άλλοι Καρκίνοι που Σχετίζονται με τον HPV
Ο HPV δεν περιορίζεται στον τράχηλο. Ο ιός ευθύνεται για ένα ευρύ φάσμα καρκίνων σε αμφότερα τα φύλα:
- Καρκίνος κόλπου (Κολποκαρκίνωμα): Περίπου 70% των καρκίνων του κόλπου συνδέονται με HPV. Σπάνιος, αλλά με αύξοντα αριθμό νέων περιστατικών παγκοσμίως. Συμπτώματα: ασυνήθιστη αιμόρροια, πόνος κατά τη συνουσία, ψηλαφητή μάζα.
- Καρκίνος αιδοίου (Αιδοιοκαρκίνωμα): Περίπου 70% αποδίδεται σε HPV. Εμφανίζεται ως ψηλαφητή μάζα, έλκος ή επίμονη κνησμός στο αιδοίο. Ο τακτικός γυναικολογικός έλεγχος εντοπίζει και τις αλλοιώσεις του αιδοίου (VIN — αιδοϊκή ενδοεπιθηλιακή νεοπλασία).
- Καρκίνος πρωκτού: Περίπου 90% των καρκίνων του πρωκτού σχετίζονται με HPV (κυρίως HPV 16). Συχνότερος σε γυναίκες με ιστορικό CIN ή σε άτομα που έχουν σεξ δι’ ορθού.
- Καρκίνος στοματοφάρυγγα / Καρκίνος κεφαλής-τραχήλου: Ο HPV 16 είναι υπεύθυνος για >70% των καρκίνων στοματοφάρυγγα (βάση γλώσσας, αμυγδαλές). Αυτός ο τύπος καρκίνου αυξάνεται παγκοσμίως, ιδίως σε άνδρες. Συμπτώματα: επίμονος πονόλαιμος, δυσφαγία, μάζα στο λαιμό.
- Καρκίνος πέους: Περίπου 60% των καρκίνων του πέους συνδέονται με HPV. Αφορά αποκλειστικά τους άνδρες.
Αυτή η ευρεία φάσμα σχετιζόμενων νόσων ενισχύει ακόμα περισσότερο τη σημασία του εμβολιασμού HPV και στα δύο φύλα.
12. Επιπλοκές αν Αγνοηθεί η Νόσος
Η αποφυγή ή αναβολή του γυναικολογικού ελέγχου — ή η αγνόηση μιας διαγνωσθείσας CIN αλλοίωσης — έχει σοβαρές συνέπειες:
- Εξέλιξη σε εισβλητικό καρκίνο: Χωρίς θεραπεία, το CIN 3 εξελίσσεται σε καρκίνο σε 12–30% των περιπτώσεων. Ο εισβλητικός καρκίνος απαιτεί χημειοθεραπεία, ακτινοθεραπεία ή χειρουργική αφαίρεση μήτρας (υστερεκτομή) — πολύ πιο επεμβατικές και επίπονες θεραπείες σε σχέση με τη θεραπεία του CIN.
- Μεταστατική νόσος: Ο προχωρημένος καρκίνος μπορεί να εξαπλωθεί στους λεμφαδένες, την κύστη, το ορθό, τους πνεύμονες και άλλα όργανα — μειώνοντας σημαντικά τα ποσοστά επιβίωσης.
- Απώλεια αναπαραγωγικής ικανότητας: Ο προχωρημένος καρκίνος συχνά απαιτεί υστερεκτομή, καθιστώντας αδύνατη τη φυσική κυοφορία.
- Χρόνιος πόνος και ψυχολογικές επιπτώσεις: Η νόσος και η θεραπεία της επηρεάζουν βαθύτατα την ποιότητα ζωής — σεξουαλική λειτουργία, συναισθηματική κατάσταση, επαγγελματική και κοινωνική ζωή.
- Θνησιμότητα: Ο καρκίνος τραχήλου σε προχωρημένο στάδιο έχει μειωμένη πενταετή επιβίωση. Σε αντίθεση, ο καρκίνος σε πολύ πρώιμο στάδιο (IA1) έχει ποσοστό επιβίωσης 5 ετών >99%.
Η σύγκριση είναι σαφής: ένα 15λεπτο τεστ Παπ κάθε 3 χρόνια μπορεί να σώσει τη ζωή μιας γυναίκας.
13. Συχνές Ερωτήσεις (FAQ)
Ε1: Αν μου βρεθεί θετικό HPV, σημαίνει ότι έχω καρκίνο;
Όχι, σε καμία περίπτωση. Η θετική δοκιμασία HPV σημαίνει απλώς ότι έχετε μόλυνση από HPV — κάτι που αφορά το 80% των ανθρώπων κάποια στιγμή στη ζωή τους. Στη συντριπτική πλειονότητα, το ανοσοποιητικό σύστημα εξαλείφει τον ιό αυτόματα. Θετικό HPV σημαίνει ότι χρειάζεστε παρακολούθηση — όχι πανικό.
Ε2: Εμβολιάστηκα κατά HPV — χρειάζομαι ακόμα τεστ Παπ;
Ναι, απολύτως. Το εμβόλιο δεν καλύπτει 100% όλα τα ογκογόνα στελέχη HPV, ούτε προστατεύει από μόλυνση που προϋπήρχε του εμβολιασμού. Ο τακτικός έλεγχος παραμένει υποχρεωτικός ακόμα και για εμβολιασμένες γυναίκες.
Ε3: Από πού μεταδίδεται ο HPV;
Ο HPV μεταδίδεται κυρίως μέσω σεξουαλικής επαφής (κολπικής, πρωκτικής, στοματικής), αλλά και μέσω στενής δερματοδερματικής επαφής — δεν απαιτείται διείσδυση. Ο ιός δεν μεταδίδεται μέσω αίματος, σάλιου ή κοινόχρηστων αντικειμένων.
Ε4: Μπορώ να μολυνθώ ξανά από HPV αφού το αντιμετώπισα;
Ναι. Η φυσική ανοσία που αναπτύσσεται μετά από HPV μόλυνση δεν παρέχει ισχυρή προστασία. Μπορείτε να μολυνθείτε ξανά από το ίδιο ή διαφορετικό στέλεχος. Αυτός είναι ένας επιπλέον λόγος να συνεχίσετε τον τακτικό έλεγχο.
Ε5: Χρειάζεται να ενημερώσω τον σύντροφό μου αν μου βρεθεί HPV;
Ο HPV είναι τόσο συνηθισμένος που δεν δείχνει τίποτα για τη συμπεριφορά κανενός. Ωστόσο, η ανοιχτή επικοινωνία με τον σύντροφο είναι πάντα καλή πρακτική. Οι άνδρες δεν μπορούν να εξεταστούν ρουτίνα για HPV (δεν υπάρχει εγκεκριμένη εξέταση ρουτίνας), αλλά μπορούν να εμβολιαστούν ως προληπτικό μέτρο.
Ε6: Πόσο επώδυνη είναι η κολποσκόπηση και η βιοψία;
Η κολποσκόπηση είναι ανώδυνη — όπως ένα κανονικό τεστ Παπ. Η βιοψία προκαλεί ελαφρά δυσφορία ή σύντομο σφίξιμο. Οι περισσότερες γυναίκες το αντέχουν εύκολα χωρίς αναισθησία. Μετά, ενδέχεται να υπάρξει ελαφρά αιμόρροια για 1–2 μέρες.
Ε7: Αν έχω CIN, μπορώ να μείνω έγκυος μετά τη θεραπεία;
Στη συντριπτική πλειονότητα, ναι. Η LLETZ ή η κωνοειδής εκτομή για CIN 2/3 δεν επηρεάζει σημαντικά τη γονιμότητα. Ωστόσο, αν αφαιρεθεί σημαντικό μήκος τραχήλου, ενδέχεται να αυξηθεί ελαφρά ο κίνδυνος πρόωρης γέννας σε μελλοντική εγκυμοσύνη. Ενημερώστε τον γυναικολόγο σας αν σκοπεύετε να αποκτήσετε παιδιά — αυτό θα επηρεάσει την επιλογή θεραπείας.
Ε8: Τι ηλικία έχει συνήθως μια γυναίκα όταν διαγνωστεί με καρκίνο τραχήλου;
Ο καρκίνος τραχήλου εντοπίζεται συχνότερα σε γυναίκες 35–55 ετών, αλλά μπορεί να εμφανιστεί και νωρίτερα. Στην Ελλάδα αποτελεί τον 3ο συχνότερο καρκίνο στις γυναίκες 15–44 ετών. Αυτό υπογραμμίζει τη σημασία έναρξης του ελέγχου από νεαρή ηλικία.
Ε9: Αν έχω πολλά χρόνια να κάνω τεστ Παπ, τι πρέπει να κάνω τώρα;
Κλείστε ένα ραντεβού με τον γυναικολόγο σας αμέσως. Δεν υπάρχει «πολύ αργά» για να ξεκινήσετε τον τακτικό έλεγχο. Ακόμα και αν δεν έχετε κάνει εξέταση για 5–10 χρόνια, η πιθανότητα να εντοπιστεί αντιμετωπίσιμο στάδιο είναι σημαντική, δεδομένης της αργής εξέλιξης της νόσου.
14. Συμπέρασμα
Ο καρκίνος του τραχήλου της μήτρας είναι μια νόσος που δεν πρέπει να μας αιφνιδιάζει — διότι η επιστήμη μάς έχει εξοπλίσει με τα απαραίτητα εργαλεία για να τον αποτρέψουμε, να τον εντοπίσουμε έγκαιρα και να τον θεραπεύσουμε αποτελεσματικά.
Τα τρία βήματα που κάνουν τη διαφορά:
- Εμβολιαστείτε κατά HPV (ιδανικά πριν την πρώτη σεξουαλική επαφή — αλλά ωφελεί και μετά).
- Κάντε τακτικό έλεγχο — τεστ Παπ και/ή HPV DNA test, ανάλογα με ηλικία, με τη συχνότητα που ορίζει ο γυναικολόγος σας.
- Αντιμετωπίστε έγκαιρα κάθε αλλοίωση που εντοπίζεται — η θεραπεία CIN είναι απλή και αποτελεσματική.
Η ετήσια επίσκεψη στον γυναικολόγο δεν είναι πολυτέλεια ή τυπικότητα — είναι επένδυση στην υγεία σας. Μη περιμένετε να εμφανιστούν συμπτώματα: ο καρκίνος τραχήλου είναι σχεδόν πάντα ασυμπτωματικός στα πρώιμα, θεραπεύσιμα στάδια.
Η ιατρική διαθέτει σήμερα ό,τι χρειάζεται για την εξάλειψη του καρκίνου τραχήλου. Το μόνο που χρειάζεται είναι η ενεργή συμμετοχή κάθε γυναίκας στην προληπτική φροντίδα της υγείας της.
Κλείστε Ραντεβού Σήμερα
Ο Ιωάννης Κ. Δημητρακόπουλος, Μαιευτήρας-Γυναικολόγος, είναι στη διάθεσή σας για τακτικό γυναικολογικό έλεγχο, κολποσκόπηση, HPV test και κάθε γυναικολογική εξέταση.
📞 210 6716126
📍 Γούναρη 196, Γλυφάδα
Για ραντεβού: 210 6716126 | Γούναρη 196, Γλυφάδα | dr-dimitrakopoulos.com
Ιωάννης Κ. Δημητρακόπουλος
Μαιευτήρας - Χειρουργός - Γυναικολόγος
Μάστερ Αισθητικής Ιατρικής - Αναίμακτης Αισθητικής Γυναικολογίας - Αναγεννητικής Ιατρικής και Αναίμακτης Χειρουργικής
Τηλ.: 210 6716126 Κιν.: 6985 64 64 10 e-mail ikdmd@hotmail.com
Ιατρείο: Λεωφ. Δημητρίου Γούναρη 196 Γλυφάδα Τ.Κ. 166 74
Εξατομικευμένη εφαρμογή πρωτοποριακών ιατρικών τεχνικών στην υπηρεσία της σύγχρονης γυναίκας.
Γυναικολογία - Μαιευτική - Εξατομικευμένη Διερεύνηση και Αντιμετώπιση Ανδρικής και Γυναικείας Υπογονιμότητας - Υποβοηθούμενη Αναπαραγωγή -Επιγενετική - Εφαρμοσμένη Γυναικολογική Βιοχημεία – Ενδοκρινολογία - Μικροθρεπτική και Ιατρική Διατροφή στην Κύηση, την Υπογονιμότητα και τη Γυναικολογία - Συνεργάτης Μαιευτηρίων "Μητέρα" και "Λητώ" -
Μέλος της Εταιρίας Αισθητικής Ιατρικής και Αναίμακτης Χειρουργικής (SAMNAS)